Pochi giorni fa, in piena emergenza sanitaria, l’azienda ospedaliera di Padova ha festeggiato il traguardo simbolico dell’intervento di trapianto di cuore numero 1000. Come noto, proprio presso l’Ospedale Civile di Padova nel 1985 il cardiochirurgo Vincenzo Gallucci effettuò il primo trapianto di cuore in Italia, impiantando l’organo donato da un ragazzo diciottenne, vittima di un incidente stradale, nel petto di Ilario Lazzari, falegname trentottenne di Vigonovo, che visse fino al 1992.
Il trapianto di un organo ancor’oggi è un intervento chirurgico molto complesso, ma nei Paesi occidentali sono stati raggiunti livelli di eccellenza nell’esecuzione. Tecnicamente, questo intervento consiste nella sostituzione di un organo o tessuto malato, quindi non più funzionante, con uno sano dello stesso tipo proveniente da un altro individuo che viene chiamato donatore.
Si ricorre al trapianto quando una grave insufficienza d’organo o una grave malattia del sangue non è curabile con altri trattamenti medici. Se la grave insufficienza riguarda il cuore, il fegato, i polmoni, l’intestino, si tratta di una terapia salvavita. In altri casi, riguardanti ad esempio il rene o il pancreas, il trapianto costituisce la terapia sostitutiva naturale, molto più efficace e tollerabile rispetto alla dialisi o alla somministrazione di insulina. Per quanto riguarda i trapianti di tessuti non si parla di un intervento salvavita (ad eccezione del trapianto di cute nel paziente con ustioni gravi e gravissime), bensì di un intervento migliorativo della qualità della stessa.
Alla base del trapianto c’è la donazione, un atto volontario, consapevole, gratuito e anonimo.
Infatti gli organi, i tessuti e le cellule staminali emopoietiche non possono essere costruiti artificialmente.
Il sistema dei trapianti e delle donazioni in Italia è regolato da una serie di leggi, decreti, normative e direttive europee che garantiscono trasparenza e qualità in ambito di donazione, prelievo e trapianto di organi e tessuti. In generale, la finalità generale della legislazione sui trapianti è quella di rendere concreta la possibilità della donazione, così da poter rendere disponibili un maggior numero di organi (anche in linea con le raccomandazioni dell’Unione Europea), nel rispetto di principi scientifici condivisi e di valori etici volti alla salvaguardia della salute intesa come bene primario da perseguire e difendere.
Alcuni degli aspetti del processo di trapianto che sono sottoposti a disciplina sono:
- Accertamento e certificazione della morte del soggetto donante (L. 578/93, DM aprile 2008)
È interessante notare che la ricerca medica sui trapianti portò a una ridefinizione del concetto di “morte” nella comunità scientifica. Infatti, generalmente si considerava morta una persona senza più battito cardiaco: la definizione fu ampliata, resa più complessa e si giunse alla definizione di morte celebrale, la quale si verifica quando una persona perde in maniera irreversibile le funzioni cerebrali, la capacità di respirare autonomamente e i riflessi del tronco cerebrale.
La diagnosi della morte cerebrale viene attestata dal giudizio univoco di una commissione composta da un medico legale, un anestesista-rianimatore e un neurologo e la sua durata deve essere di almeno sei ore.
- Espressione di volontà dei cittadini alla donazione (Artt. 4,5,23 legge 91/99)
Alla base della donazione, retta dai principi di principi di gratuità, libertà, consapevolezza, volontarietà e anonimato (art.622 c.p., art. 18 legge 91/99), c’è la scelta esplicita compiuta da un cittadino italiano. Il donatore può essere vivente nel caso di un rene o una porzione di fegato. Ciò non è possibile per la donazione di organi vitali quali il cuore, un intero fegato o polmone.
Ogni cittadino maggiorenne può esprimere il proprio consenso o dissenso finalizzato alla donazione di organi e tessuti dopo la morte. In Italia non è obbligatorio rendere la dichiarazione, ma è un comportamento fortemente incoraggiato per evitare che la scelta vada a ricadere sui familiari aventi diritto (nell’ordine: coniuge non separato, convivente more uxorio, figli maggiorenni e genitori).
Vi sono molteplici modalità per rendere la dichiarazione, consultabili nella pagina dedicata del sito del Ministero della Salute. In particolare, se viene resa all’Azienda Sanitaria, al Comune o all’AIDO (Associazione Italiana Donatori Organi) sarà registrata nel Sistema Informativo Trapianti, accessibile dai medici.
Il principio del “silenzio-assenso”, introdotto dalla Legge 1 aprile 1999 n. 91 artt. 4 e 5, non ha ancora trovato integrale attuazione: sebbene lo scorso 20 agosto il Ministro della Salute Giulia Grillo abbia firmato il decreto ministeriale contenente le norme del regolamento sul Sistema Informativo Trapianti (Sit), mancano ancora alcuni degli adempimenti necessari a rendere effettivo il dettato normativo. Pertanto, fino ad allora varrà il principio del consenso o dissenso esplicito, come sopra esposto.
- Trasparenza e pari opportunità di accesso alle liste d’attesa (Art.1 legge 91/99 ‐ Linee guida CNT)
I pazienti, la cui idoneità clinica sia stata valutata da un centro trapianti, vengono iscritti alla lista di attesa per lo specifico organo. Il centro si occuperà anche dell’iscrizione e dell’aggiornamento in lista. Le liste sono organizzate per organo e racchiudono diversi criteri: come l’urgenza dell’intervento, le dimensioni dell’organo richiesto e l’affinità genetica.
- Beneficialità del trapianto: sicurezza del donatore (DM 2/8/2002, Linee guida CNT), qualità degli organi trapiantati (DM 2/8/2002, Linee guida CNT), qualità dei programmi di trapianto (Linee guida CNT)
Come già menzionato, i progressi della scienza e la definizione di protocolli specifici condivisi e adottati dalla Rete Nazionale Trapianti hanno reso il trapianto un intervento ragionevolmente sicuro, sebbene ovviamente in medicina non si possa mai parlare di “rischio zero”.
La valutazione dell’idoneità del donatore riveste un ruolo fondamentale nel processo di trapianto di organo. Invero, in pochissime ore, i medici devono accertare l’assenza di malattie trasmissibili al ricevente attraverso la storia anamnestica del donatore e una serie di indagini (esami strumentali, obiettivi, colturali, sierologici, biochimici, oltre all’anamnesi). L’indagine è necessaria anche al fine ridurre il rischio di comparsa del rigetto, ovvero la reazione biologica con cui il sistema immunitario del ricevente riconosce come estraneo l’organo trapiantato e avvia contro di esso una reazione che porta al danno (più o meno esteso) del nuovo tessuto. Questo percorso di valutazione, insieme alle definizioni di rischio applicabile a ciascun trapianto, sono definite da protocolli sulla sicurezza curati dal Centro Nazionale Trapianti (CNT) e utilizzati dall’intero sistema italiano. L’ultimo protocollo, elaborato dal CNT, è stato adottato dalla Conferenza permanente per i rapporti tra lo Stato, le Regioni e le Provincie Autonome di Trento e Bolzano il 24 gennaio 2018.
In aggiunta ai protocolli, gli operatori della Rete Nazionale Trapianti sono supportati da una task force di esperti (nota come “second opinion”), interpellati per quei casi clinici di dubbia valutazione, composta da un anatomo-patologo, un medico legale e un infettivologo.
Procedure analoghe vengono seguite nel settore dei tessuti, in cui operano anche le banche dei tessuti quanto ai processi di conservazione, lavorazione e distribuzione.
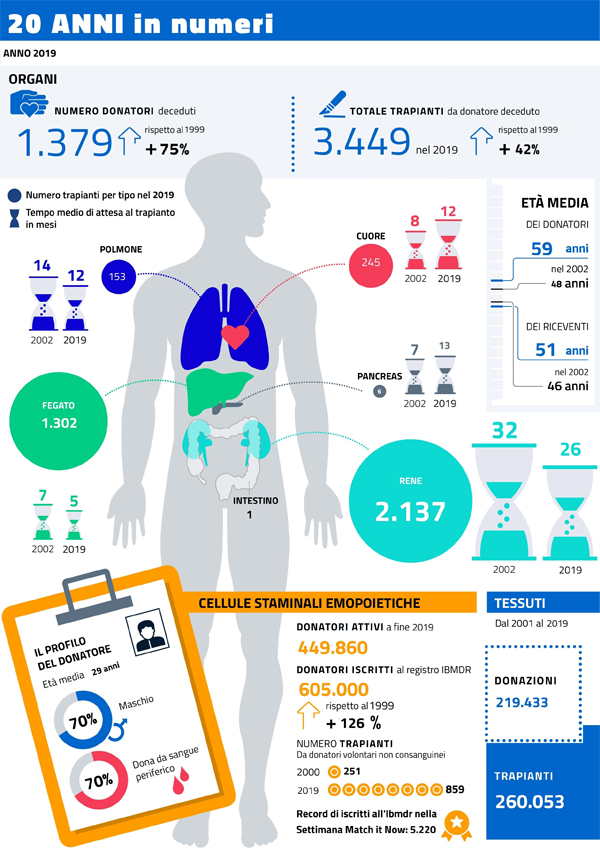
Negli ultimi dieci anni si è registrato un numero sempre crescente di trapianti effettuati sul territorio nazionale, tuttavia i pazienti in lista d’attesa sono ancora molti e il tempo medio di attesa è alto. Dati più precisi sono indicati nella seguente infografica pubblicata dal Ministero della salute: